
Das Vitamin D ist den meisten vielleicht besser bekannt unter seinem Spitznamen: Das Sonnenvitamin. Woher kommt dieser Name? Das liegt daran, dass unser Körper das Vitamin selbst bildet – und zwar durch Kontakt mit Sonnenlicht. Wenn die UV-Strahlen dann also auf unsere Haut treffen, bilden wir Vitamin D. In Lebensmitteln ist das Sonnenvitamin dagegen kaum enthalten – lediglich einige fette Fischsorten und andere tierische Produkte beinhalten das Vitamin. Doch ein Mangel lässt sich durch eine Ernährungsumstellung nur schwer in den Griff kriegen – nur 20 Prozent des erforderlichen Vitamin Ds kann durch spezielle Lebensmittel gedeckt werden. Daher stellt die Frage: Reicht ein Spaziergang im Sommer aus, um den Körper ausreichend mit Vitamin D zu versorgen? Leider nicht.
Gerade im Winter ist die Intensität der UV-Strahlung kaum ausreichend, um den täglichen Bedarf an Vitamin D zu decken. Eine Unterversorgung in den Monaten von Oktober bis März ist deshalb – besonders bei älteren und chronisch kranken Menschen – hierzulande alles andere als selten. Zudem enthalten die meisten Sonnenschutzmittel einen Blocker, der auch solche Strahlung abweist, die zur Bildung von Vitamin D führen soll. Auf diesen Schutz zu verzichten, ist aufgrund des Hautkrebsrisikos durch UV-Strahlung aber dennoch nicht empfehlenswert.
Wer profitiert von einer Vitamin D-Zufuhr?
Doch wie hängt das Sonnenvitamin nun mit Lungenkrankheiten wie COPD und Asthma zusammen? Es gibt einige Studien, denen zufolge Vitamin D auch Auswirkungen auf Exerzabationen, also Schübe dieser Krankheiten, hat. Diese akuten Verschlechterungen werden meist durch Atemwegsinfektionen ausgelöst und verschlechtern die Prognose der Betroffenen deutlich. Doch kann Vitamin D wirklich helfen, sie zu vermeiden?
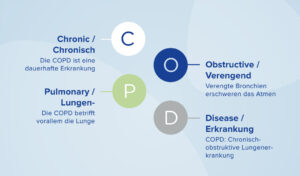
Vitamin D bei COPD
Nicht allen COPD-Patient:innen hilft eine erhöhte Vitamin D-Zufuhr gleichermaßen. Eine aktuelle Auswertung mehrerer Studien ergab, dass der Nutzen eng an den bereits vorhandenen Vitamin D-Spiegel im Blutserum geknüpft ist:
- Bei Patient:innen mit einem Vitamin D-Spiegel unter 25 Nanomol/Liter, also einem Mangel, ließ sich die Exazerbationsrate nahezu halbieren.
- Bei Patient:innen mit einem Vitamin D-Spiegel über 25 Nanomol/Liter, also einem normalen Level, konnten die Forscher keinen Nutzen feststellen.
Ob man selbst unter einer Unterversorgung mit Vitamin D leidet, kann man mithilfe einer einfachen Blutuntersuchung durch den oder die Hausärzt:in herausfinden. Studien zufolge sind mehr als 50 Prozent der Patient:innen in den fortgeschrittenen COPD-Stadien betroffen – vor allem bei älteren Patient:innen mit einer zusätzlichen koronaren Herzerkrankung liegt ein erhöhtes Risiko vor.
Vitamin D bei Asthma
Und wie sieht es nun für Asthmatiker:innen aus, die ebenfalls unter ihrer chronischen Erkrankunge leiden? Gute Nachrichten: Auch für sie ergab die Auswertung mehrerer Studien einen Nutzen der erhöhten Vitamin D-Zufuhr. In einer zusammenfassenden Meta-Studie wurden über 1.000 Erwachsene und Kinder mit leichtem bis mittlerem Asthma auf ihre Vitamin D-Spiegel untersucht. Es zeigte sich, dass die Einnahme von Vitamin D die Zeiträume zwischen zwei Exazerbationen wesentlich verlängerten. Auch Krankenhauseinweisungen wurden seltener bei diesen Patient:innen.
Unklar blieb dabei allerdings, ob die Vitamin D-Zufuhr nur bei Proband:innen mit einem nachgewiesenen Vitamin-D-Mangel oder bei allen Patient:innen gleich wirkt. Was empfiehlt sich also zu tun?
So wirken Sie einem Vitamin D-Mangel entgegen
Gerade in den warmen und sonnenintensiven Monaten kann regelmäßige Zeit draußen den Bedarf an Vitamin D leicht decken. Dem Bundesinstitut für Risikobewertung zufolge reicht es in Deutschland von April bis September aus, Gesicht, Hände und Teile von Armen und Beinen 5 bis 25 Minuten pro Tag der Sonne auszusetzen.
Wer jedoch auch über den Winter vor- beziehungsweise nachsorgen will oder allgemein nicht viel Zeit an der Sonne verbringt, sollte das Gespräch mit dem oder der Hausärzt:in suchen. Denn viele freiverkäufliche Präparate werden in Überdosis angeboten, was wiederum die Kalziumkonzentration im Blut ungesund hoch ansteigen lassen kann. Als Faustregel gilt: Mehr als 2.000 IU (International Units = Internationale Einheiten) sind nicht nötig und nicht zu empfehlen.
Asthma- und COPD-Patient:innen leiden häufig unter Vitamin- oder Nährstoffmangel. Doch auch hier sind einem keinesfalls die Hände gebunden. Ein Gespräch mit einem oder einer Expert:in und eine entsprechende Blutuntersuchung kann hier helfen, um Diagnose und passende Therapien zu finden.
Quellen:
– Martineau AR, Cates CJ, Urashima M, Jensen M, Griffiths AP, Nurmatov U, Sheikh A, Griffiths CJ. Vitamin D for the management of asthma. Cochrane Database of Systematic Reviews 2016, Issue 9. Art. No.: CD011511. DOI: 10.1002/14651858.CD011511.pub2. Accessed 27 May 2021.
– Bundesinstitut für Risikobewertung: Ausgewählte Fragen und Antworten zu Vitamin D. Jolliffe, D. (et al.): Vitamin D to prevent exacerbations of COPD: systematic review and meta-analysis of individual participant data from randomised controlled trials. In: Thorax, Online-Veröffentlichung vom 10.01.2019.
– Martineau, A. (et al.): Vitamin D for the management of asthma. In: Cochrane Review 2016, Online-Veröffentlichung vom 05.09.2016.
– Ling Zhang (et al.): Vitamin D should be supplemented more actively in elderly patients with coronary heart disease combined with COPD. In: International Journal for Chronic Obstructive Pulmonary Disease, Online-Veröffentlichung vom 21.06.2016.
– Martineau, A. (et al.): Vitamin D3 supplementation in patients with chronic obstructive pulmonary disease. In: The Lancet, Online-Veröffentlichung vom 15.12.2014.
– Foto: Fotolia.com




0 Kommentare