
Wir leben im Zeitalter der Digitalisierung – da erscheint es logisch, dass auch unser Gesundheitswesen zunehmend digitalisiert werden soll. Hierzulande haben zwei wichtige Entwicklungen in diesem Bereich die Aufmerksamkeit in der Vergangenheit auf sich gezogen: die Einführung der elektronischen Patientenakte (ePA) und des elektronischen Rezepts (E-Rezept). Okay, doch wie genau werden diese Technologien das Gesundheitswesen in Deutschland eigentlich verändern? Und gibt es möglicherweise noch mehr Initiativen, abseits des Rampenlichts?
Die elektronische Patientenakte (ePA)
Die elektronische Patientenakte ermöglicht es, medizinische Daten möglichst sicher und zentral zu speichern. Von Befunden über Röntgenbilder bis hin zu Impfungen – all diese Informationen können theoretisch in der ePA gespeichert werden. Der große Vorteil besteht darin, dass Ärzt:innen und medizinisches Personal immer dann auf diese Daten zugreifen können, wenn es nötig ist. Das vermeidet Doppeluntersuchungen und ermöglicht eine effizientere Behandlung.
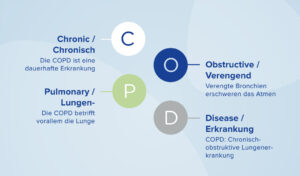
Außerdem sollen so Wechselwirkungen möglichst ausgeschlossen werden, etwa, wenn man eine neue Praxis aufsucht und dort neue Medikamente verschrieben bekommt. Dadurch wird die Qualität der Gesundheitsversorgung verbessert, da wichtige Informationen schneller verfügbar sind. Gerade Patient:innen mit chronischen Erkrankungen wie COPD oder Asthma bronchiale dürften dadurch profitieren, denn bei einem Wechsel des oder der Ärzt:in müssen sie nicht alles von vorne erklären. Doch wie war das eigentlich bisher – und was sind die nächsten Schritte bei der ePA?
Dazu muss man zunächst erklären, was bisher geschah: Seit Januar 2025 wird die elektronische Patient:innen-Akte grundsätzlich allen gesetzlich Versicherten bereitgestellt. Patient:innen können beispielsweise Befunde, Diagnosen, Allergien, Medikationspläne, Arztbriefe, Notfalldaten und Impfungen darin speichern. Ärzt:innen und andere berechtigte Gesundheitsdienstleister können dann Zugriff auf diese Daten erhalten – und sollen ab Oktober diesen Jahres auch selbst Informationen in die ePA hochladen.
Allerdings hat nicht jeder zwangsläufig Zugriff auf diese Daten, denn die elektronische Patientenakte folgt prinzipiell einer sogenannten Opt-Out-Regelung. Das bedeutet, dass Patient:innen sowohl der grundsätzlichen Anlage einer ePA widersprechen, als auch bestimmte Ärzt:innen oder bestimmte medizinische Fachrichtungen oder Behandler:innen davon ausschließen können. Zudem können Daten auch nachträglich per App oder Mitteilung an die Krankenkasse aus der ePA gelöscht werden.
Außerdem wichtig: Wenn man die Kasse wechselt, ziehen die Informationen natürlich mit um. Aber da war noch etwas, was erst kürzlich eingeführt wurde, oder?
Das elektronische Rezept (E-Rezept)
Auch das E-Rezept ist eine weitere bedeutende Innovation im Gesundheitswesen. Es ersetzt das herkömmliche Papierrezept durch eine digitale Version. Ärzt:innen können Medikamente somit elektronisch verschreiben – damit wird zum Beispiel ermöglicht, dass Patient:innen ihre (Dauer-)Medikation mit ihrer Gesundheitskarte innerhalb von 100 Tagen direkt in der Apotheke abholen oder es sich über eine Online-Apotheke nach Hause liefern lassen können, ohne ein Rezept mit sich führen zu müssen. Nach dieser Dauer wird das E-Rezept automatisch gelöscht. Für Patient:innen mit chronischen Erkrankungen bedeutet die digitale Version des Rezept außerdem, dass man nicht für jedes Rezept die Arztpraxis aufsuchen muss – ein enormer Vorteil!
Rosa, blau, grün? – Alles über das Rezept
Betroffene von chronischen Krankheiten wie COPD oder Asthma bekommen es häufig in die Hand gedrückt – das Rezept. Doch welche Informationen beinhaltet dieser „Zettel“ und was bedeuten die ganzen Abkürzungen und Farben für mich? Weiterlesen
Die Vorteile dabei: Das E-Rezept ist nicht nur ein Schritt zu mehr Barrierefreiheit, sondern reduziert auch das Risiko von Fehlern bei der Verschreibung, reduziert die Gefahr für missbräuchliche Verwendung von Rezepten und fördert darüber hinaus die Effizienz in Apotheken. Ein weiterer Punkt: Das E-Rezept soll eine bessere Nachverfolgung von Medikamenten ermöglichen, was insbesondere in Notfällen von großer Bedeutung ist – für chronische (Lungen)-Patient:innen ein echter Vorteil!
Lange war die Ausstellung eines elektronischen statt des Papier-Rezepts für Praxen und Apotheken freiwillig, doch seit 2024 ist es Standard. In der Vergangenheit wurde dieser Termin aufgrund technischer Schwierigkeiten immer wieder verschoben. An einigen Stellen hapert es noch ein wenig, schließlich ist die Umstellung auf ein vollständig digitales System eine große Sache und ein gigantisches Projekt. Doch der Plan sieht vor, dass der rosa Schein nach und nach abgelöst werden kann.
Was verändert sich noch?
ePA und E-Rezept sind zwar prominente Beispiele für den digitalen Fortschritt im deutschen Gesundheitswesen – doch sie sind bei weitem nicht die einzigen. So können Ärzt:innen seit Oktober 2020 auch digitale Gesundheitsanwendungen – sogenannte DiGas – verschreiben, also speziell entwickelte Software für medizinische Zwecke. Diese Apps können bei der Überwachung von Gesundheitsparametern helfen, den Umgang mit bestimmten Krankheiten unterstützen oder therapeutische Übungen anleiten.
So etwas gibt es auch bereits für Lungenpatient:innen: Asthmatiker:innen werden beispielsweise den digitalen Pollenkalender zu schätzen wissen – COPD-Patient:innen vielleicht eine tägliche Erinnerung an ihre Medikamenteneinnahme inklusive Krankheitstagebuch. Eine solche Übersicht kann auch dem oder der behandelnden Lungenärzt:in eine Hilfe sein, um den Verlauf der Symptome besser in einen Zusammenhang rücken zu können.
Zukünftig sollen noch mehr Videosprechstunden, Telemonitoring und KI-gestützte Auswertungen von Gesundheitsdaten möglich sein, was die ortsunabhängige Betreuung verbessert und vereinfachen kann. Für Patient:innen in ländlichen Gebieten ein echter Vorteil: Mit ihrer Hilfe können Patient:innen bestimmte Termine mit dem oder der Ärzt:in per Video oder Telefon durchführen. Viele haben das besonders in der Corona-Pandemie zu schätzen gelernt, wenn Telemedizin einem den Aufenthalt im Wartezimmer mit möglicherweise ansteckenden Mitmenschen erspart hat.
Digital schön und gut – aber was ist mit dem Datenschutz?
Obwohl die Einführung von Innovationen wie ePA und E-Rezept viele Vorteile mit sich bringt, gibt es auch Herausforderungen und Bedenken, die nicht außer Acht gelassen werden dürfen. Allen voran: Datenschutz und Datensicherheit. Sie sind von größter Bedeutung, da es um äußerst sensible persönliche Gesundheitsdaten geht. Es ist entscheidend, dass strenge Sicherheitsvorkehrungen getroffen werden, um den Schutz dieser Daten zu gewährleisten. Zudem müssen auch ältere Menschen und Personen mit begrenztem Zugang zu digitalen Technologien angemessen unterstützt werden, um sicherzustellen, dass sie von diesen neuen Entwicklungen profitieren können.
Regierungsbehörden über Gesundheitsdienstleister bis hin zu Technologieunternehmen müssen daher an diesem Megaprojekt zusammenarbeiten, um sicherzustellen, dass die neuen digitalen Instrumente optimal genutzt und dabei gleichzeitig höchste Standards eingehalten werden.
Die Digitalisierung bietet chronisch Erkrankten in Deutschland damit erhebliche Erleichterungen und Verbesserungen in der Versorgung, insbesondere durch die ePA, das E-Rezept und telemedizinische Angebote. Die Zukunft der Gesundheitsversorgung in Deutschland ist zweifellos digital, und diese Innovationen sind entscheidende Schritte auf diesem Weg. Es bleibt zu hoffen, dass diese Entwicklungen nicht nur die Effizienz steigern, sondern auch zu einer verbesserten Erfahrung auf Seiten der Patient:innen führen – und damit letztendlich zu einer gesünderen Bevölkerung.
Quellen:
– Bundesministerium für Gesundheit, 2025: Die elektronische Patientenakte (ePA) für alle. Abgerufen bei https://www.bundesgesundheitsministerium.de/themen/digitalisierung/elektronische-patientenakte/epa-fuer-alle.html am 09. Mai 2025
– bo mediaconsult, 2024: E-Rezept und die Bedeutung für chronisch Kranke. Abgerufen bei https://apotheke-in-der-nähe-finden.de/e-rezept-und-die-bedeutung-fuer-chronisch-kranke/ am 09. Mai 2025
– AOK, 2024: Elektronische Patientenakte hilft chronisch Kranken. Abgerufen bei https://www.aok.de/pp/selbsthilfe/inkontakt/epa-und-chronische-krankheit/ am 09. Mai 2025
– Gematik, o.D.: Das E-Rezept: Mehr Komfort, weniger Wege. Abgerufen bei https://www.gematik.de/media/gematik/Medien/Newsroom/Publikationen/Informationsmaterialien/E-Rezept_Presseinformationen.pdf am 09. Mai 2025
– Foto: humonia / istock.com





Digitale Krankenakte wollte ich meine freischalten. Leider nicht geschafft mit zuviel Sicherheit immer wieder bestätigen kam ich nicht zurecht