
Wann ist eine COPD-Therapie erfolgreich?
Die wichtigste Nachricht vorweg: Die COPD ist zwar nicht heilbar, aber – je nach Stadium – gut behandelbar. Mithilfe verschiedener therapeutischer Ansätze kann die Lebensqualität der Betroffenen entscheidend beeinflusst werden. Der wichtigste Baustein in der Therapie ist jedoch eindeutig der oder die Patient:in selbst. Denn die besten Chancen auf einen stabilen Verlauf haben jene Patient:innen, die einen möglichst selbständigen Umgang mit der Erkrankung erlernen. Dazu gehört beispielsweise, sich über die Behandlungsmöglichkeiten der COPD auf dem Laufenden halten.
Die erfolgreiche medikamentöse und nicht-medikamentöse Therapie der chronisch obstruktiven Lungenerkrankung setzt sich nach der aktuellen Leitlinie der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP) aus mehreren Bausteinen zusammen:
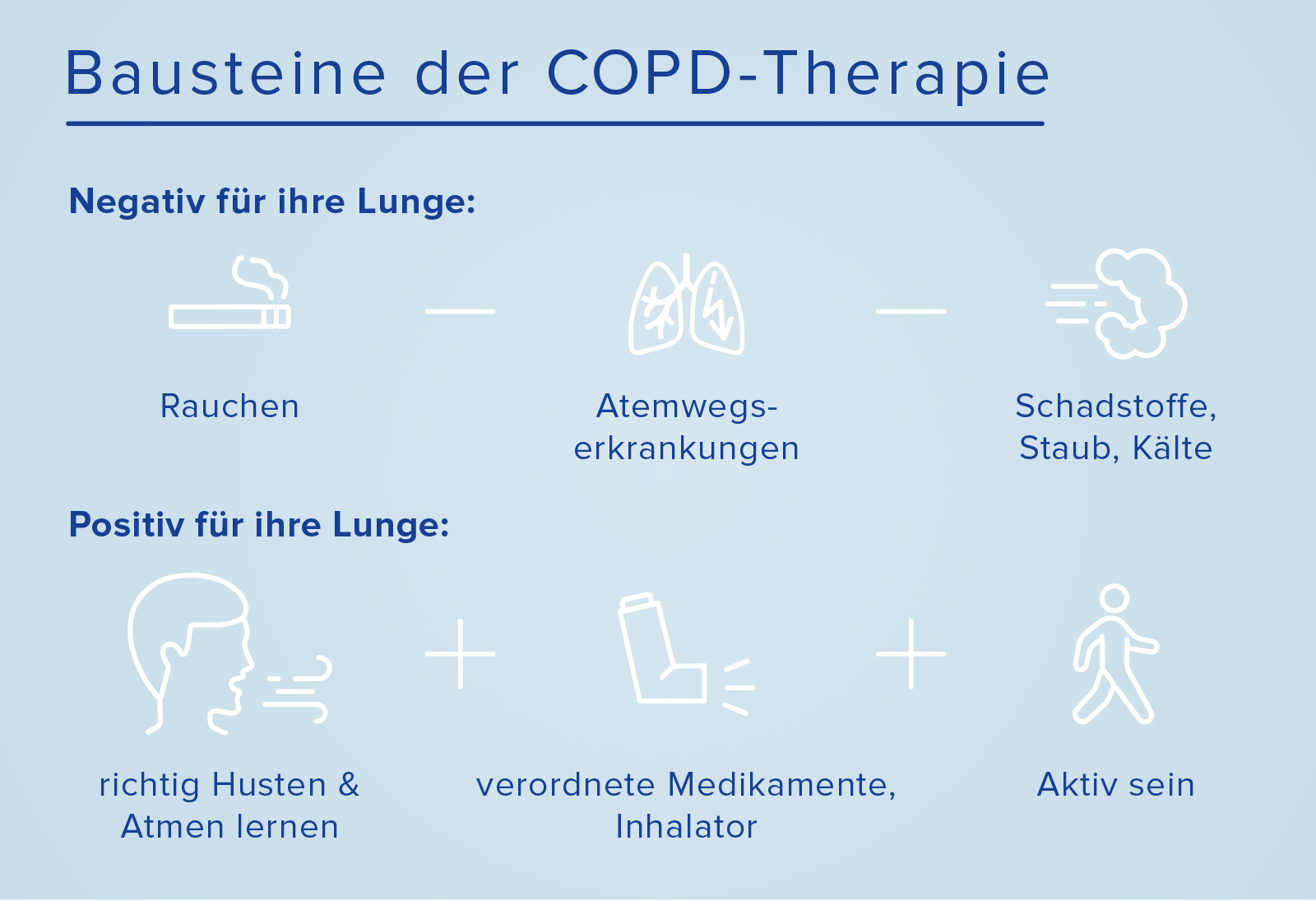
Behandlungsbausteine
1. Prävention: So vermeidet man Exazerbationen
Akute Verschlechterungen – auch Exazerbationen genannt – können den Verlauf einer COPD stark beschleunigen. Die Vorbeugung und Behandlung einer exazerbierten COPD ist deshalb ein entscheidender Faktor, um das Fortschreiten der Erkrankung zu verhindern. Die folgenden Maßnahmen stellen die Voraussetzung für eine erfolgreiche Therapie dar:
Für Raucher:innen steht als allererstes auf dem Therapieplan, eine Tabakentwöhnung einzuleiten und erfolgreich durchzuführen. Denn Patient:innen, die der Zigarette entsagen, leben im Schnitt bis zu 10 Jahre länger – nach dieser Zeit ist zudem das Lungenkrebsrisiko nur noch halb so hoch wie während der „Raucher:innen-Karriere“. Grundsätzlich ist es für COPD-Patient:innen ratsam, alle die Lunge belastenden Schadstoffe zu meiden. Dabei kann es sich beispielsweise um Feinstaub, Industrie- und Verkehrsabgase oder Noxen am Arbeitsplatz handeln.
In der aktuellen Leitlinie wird zudem dringend dazu geraten, eine Rauchentwöhnung durch Beratung und, sofern nötig, mit medikamentöser Unterstützung oder mit Hilfe einer Verhaltenstherapie durchzuziehen – vom Gebrauch von E-Zigaretten als Mittel zum schrittweisen Entzug rät die Expert:innen-Gruppe aufgrund der noch weitestgehend unerforschten gesundheitlichen Auswirkungen dagegen ab.
Doch auch akute Infekte gilt es bereits im Voraus entgegenzuwirken: Als Schutzimpfungen empfehlen die Leitlinien die jährlich angepasste Grippeimpfung sowie – je nach Alter der Patientinnen und Patienten – vollständigen Impfschutz gegen Pneumokokken, SARS-CoV-2, RSV, Pertussis und Gürtelrose.
2. Welche Medikamente helfen bei COPD?
In den verschiedenen GOLD-Stadien der COPD können unterschiedliche Medikamente helfen, die Symptome zu lindern:
Die Basis der COPD-Therapie bilden bronchialerweiternde Medikamente, die sogenannten Bronchodilatatoren. Sie erweitern die Atemwege und verbessern die Luftzufuhr. Zum Einsatz kommen kurz- als auch langwirksame Präparate.
Inhalatives Kortison (ICS) hilft dagegen, Verschlechterungen der COPD zu reduzieren. In der aktuellen Leitlinie wird der (dauerhafte) Einsatz von Kortison bei COPD jedoch nur dann empfohlen, wenn die Behandlung mit einer Kombination zweier langwirksamer Bronchodilatatoren nicht zum Erfolg führt. Um den Einsatz von ICS korrekt einzuschätzen, können und sollten nach aktueller Leitlinie auch Blutmarker wie beispielsweise die Anzahl der Eosinophile im Blut herangezogen werden.
Zur Behandlung akuter Atemwegsinfekte können schließlich schleimlösende Medikamente (Mukopharmaka) mit den Wirkstoffen N-Acetylcystein, Ambroxol oder Myrtol helfen, festsitzendes Sekret zu verflüssigen. In der Leitlinie wird der Einsatz dieser Medikamente jedoch nicht allgemein empfohlen. Die Entscheidung für die im individuellen Fall passenden Medikamente und deren optimaler Verwendung sollten Patient:innen in Absprache mit dem oder der Lungenfacharzt:in treffen. Doch nicht nur die Inhaltsstoffe spielen dabei eine Rolle – auch die Wahl des richtigen Inhalationsgeräts will wohl überlegt sein und sollte in Zusammenarbeit zwischen Ärzt:in und Patient:in getroffen werden.
3. COPD nicht-medikamentös behandeln
Für eine erfolgreiche Behandlung der COPD sind neben der Einnahme von Medikamenten noch weitere Maßnahmen enorm wichtig. Hier sind vor allem die Betroffenen gefragt, selbst aktiv zu werden.
Physiotherapie: Bewegung kann COPD-Beschwerden lindern
Mehrere Studien belegen, dass eine Physiotherapie bei COPD hilft, die körperliche Belastbarkeit zu steigern und das Fortschreiten der Lungenkrankheit zu verhindern. Daher sind Bewegung und körperliche Aktivität grundsätzlich ein wichtiger Teil der Therapie. Bei der Frage, welche Aktivität für den oder die Einzelne angemessen ist, ist die lungenfachärztliche Praxis der richtige Ansprechpartner.
Auch wenn im fortgeschrittenen Stadium die Symptome wie Husten und Atemnot erheblich zunehmen sollten, gibt es Möglichkeiten, aktiv zu bleiben und die Belastbarkeit wieder zu steigern. Betroffene könnten sich beispielsweise einer von zahlreichen Lungensportgruppen hierzulande anschließen, die ein für Atemwegspatient:innen spezialisiertes Training anbieten. Hier wird individuell auf jedes einzelne Gruppenmitglied eingegangen und Rücksicht genommen.
Verschnaufpause pulmonale Rehabilitation
Menschen mit COPD haben die Möglichkeit, eine Rehabilitation zu beantragen, die darauf abzielt, die Krankheit besser bewältigen und trotz ihrer Einschränkungen ein möglichst normales Leben führen zu können. Das mehrwöchige Behandlungsprogramm umfasst verschiedene Maßnahmen wie körperliches Training, Schulung, Atemtherapie, Ernährungsberatung und Rauchentwöhnung. Die pulmonale Rehabilitation wird entweder in spezialisierten Kliniken oder ambulant angeboten. Für weitere Informationen stehen die Krankenkasse sowie die behandelnde pneumologische Praxis beratend zur Seite.
Leichter atmen mit einer Atemtherapie
Eine Atemtherapie kann man sich in etwa wie eine auf Atemwegspatient:innen abgestimmte Physiotherapie vorstellen. Ziel ist es, den Teilnehmer:innen bestimmte Übungen und Techniken zu vermitteln, die ihnen das Atmen und das Abhusten erleichtern.
Die COPD-Leitlinie empfiehlt zudem die Anwendung von bestimmten Atemtherapiegeräten. Das Training mit diesen Geräten – beispielsweise RC-Cornet® PLUS oder Flutter VRP1® – löst zähen Schleim in den Bronchien, reduziert Atemnot und erleichtert das Abhusten.
Richtig ernähren bei COPD
Eine ausgewogene Ernährung soll den Körper mit reichlich Energie und Nährstoffen versorgen – das ist jedoch einfacher gesagt als getan. Denn die spezielle Situation von vielen COPD-Patient:innen ist hier unbedingt zu beachten: Aufgrund vermehrter Anstrengung bei der Atemarbeit haben sie einen grundsätzlich erhöhten Energiebedarf.
Zudem ist die richtige Ernährung stark von Ihrer individuellen Ausgangssituation abhängig: Wer übergewichtig ist, braucht einen anderen Ernährungsplan als ein eher zu Untergewicht neigender Mensch. Eine Ernährungsumstellung wirkt den Veränderungen bei COPD gezielt entgegen. Dort kann man alles Wissenswerte über Lebensmittel und deren Wirkung auf unseren Organismus lernen – wer hätte beispielsweise gedacht, dass Rote-Bete-Saft die körperliche Leistungsfähigkeit von COPD-Patient:innen verbessern könnte? Das belegte kürzlich eine Studie mit 81 Betroffenen der obstruktiven Lungenerkrankung.
Ernährungstherapie: Richtig ernähren bei COPD
Sauerstofftherapie: Effektiv Atemnot reduzieren
Viele Patient:innen mit COPD und Lungenemphysem leiden an einer mangelnden Sauerstoffversorgung. Sinkt dabei der Sauerstoffgehalt im Blut unter einen gewissen Wert, kann diesen Patient:innen eine Sauerstofftherapie helfen, wieder leichter zu atmen.
Wer profitiert von einer Sauerstofftherapie?
Patient:innen-Schulung: Die Krankheit in die eigene Hand nehmen
Ein wichtiger Baustein der erfolgreichen COPD-Therapie ist das proaktive und selbstständige Mitdenken der Patient:innen. Hier können strukturierte Schulungsprogramme helfen, Kompetenz in Sachen COPD zu erwerben, dadurch das Exazerbationsrisiko deutlich zu senken und die Lebensqualität zu steigern.
Mitglieder einer gesetzlichen Krankenkasse können mithilfe der hausärztlichen Praxis die Teilnahme an einem sogenannten Disease-Management-Programm (DMP) beantragen.
Beatmungstherapie: Unterstützt erschöpfte Atemmuskeln
Von einer Heimbeatmung profitieren vor allem COPD-Patient:innen mit einem chronisch erhöhten Kohlenstoffdioxidgehalt im Blut – auch Hyperkapnie genannt. Meist handelt es sich um Betroffene, die gleichzeitig unter einem Lungenemphysem leiden – und die aufgrund der vermehrten Atemarbeit unter einer chronischen Erschöpfung der Atemmuskulatur leiden. Im Rahmen der nicht-invasiven Therapie führt ein mechanisches Beatmungsgerät den Patient:innen Atemluft zu. Diese Druckbeatmung erfolgt über eine abnehmbare Atemmaske und idealerweise für mehrere Stunden in der Nacht. Eine solche Therapie entlastet die Atemmuskulatur, erleichtert das Atmen und erhöht damit die allgemeine Belastbarkeit der Betroffenen.
Wer bei GOLD zuerst an ein wertvolles Edelmetall denkt, hat wahrscheinlich noch nie etwas von COPD gehört. Denn die Abkürzung bezeichnet die vier Stadien, denen die Betroffenen zugeordnet werden. Doch wofür stehen sie und was bedeuten sie für die Patient:innen? Weiterlesen
Operationen
Wie oben bereits erwähnt, entwickeln viele COPD-Patient:innen im Laufe der Erkrankung ein Lungenemphysem. Dabei blähen sich Teile der Lunge krankhaft auf, was die Arbeit der gesunden Bereiche erschwert. Die Betroffenen leiden in der Folge unter einer zunehmend eingeschränkten Sauerstoffversorgung. Für einige von ihnen stellen operative Eingriffe eine weitere Behandlungsmöglichkeit dar:
Bullektomie
In der Lunge von Emphysem-Patient:innen bilden sich mit Luft gefüllte Blasen (lat. bullae = Blase). Diese verdrängen gesundes Lungengewebe und können im weiteren Verlauf eine Reihe von Komplikationen verursachen, weshalb sie im Rahmen einer Bullektomie chirurgisch entfernt werden.
Lungenvolumenreduktion
Bei einer Lungenvolumenreduktion werden die durch das Emphysem überblähten Bereiche verkleinert, um die Sauerstoffversorgung wieder zu verbessern. Abhängig davon, welche Bereiche der Lunge betroffen sind, kommen verschiedene Verfahren zum Einsatz. So ist zum Beispiel der Einsatz von Ventilen – sogenannte Coils – eine Möglichkeit, die Lunge zu entblähen und die Atemnot der Betroffenen zu lindern.
Lungentransplantation
Wenn alle Optionen der medikamentösen und nicht-medikamentösen Therapie ausgeschöpft sind, bleibt für einige Patient:innen eine Lungentransplantation als letzte Behandlungsmöglichkeit. Nicht zuletzt aufgrund der geringen Zahl an verfügbaren Spenderlungen sind die Eignungsvoraussetzungen für eine Transplantation allerdings sehr hoch.
Lungentransplantation – Wer kommt in Frage?
Lungenkrebs – je früher die Diagnose, umso besser
Lungenkrebs ist wahrscheinlich die Diagnose, vor der COPD-Patient:innen und (Ex-)Raucher:innen am meisten Angst haben. Dabei gilt gerade bei dieser Erkrankung: Je früher sie diagnostiziert wird, umso besser sind die Heilungschancen. Gut, dass sich einiges tut auf dem Gebiet der Früherkennungs-Forschung. Weiterlesen
Begleiterkrankungen vorbeugen
Generell gilt zu beachten: Die COPD ist eine systemische Krankheit, die das Risiko weiterer Erkrankungen stark erhöht. Häufige Begleiterkrankungen der Lungenkrankheit sind etwa Herzerkrankungen, Lungenkrebs, Diabetes und psychische Leiden und rücken deshalb immer mehr in den Fokus der Therapie. Die Vorbeugung und Früherkennung solcher Erkrankungen gehört deshalb unbedingt zu einer umsichtigen Therapie.
Häufige Begleiterkrankungen der COPD
Die Diagnose COPD gestellt zu bekommen, zählt sicher nicht zu den Lichtblicken im Leben der Betroffenen. Jedoch ist wichtig zu erkennen, dass man dem Schicksal nicht ausgeliefert ist, denn es stehen eine Reihe medikamentöser und nicht-medikamentöser Behandlungen zur Verfügung. Sie alle haben jedoch eins gemein: Spätestens bei Diagnosestellung ist es höchste Zeit, den Tabakkonsum einzustellen. Denn das ist die Voraussetzung für eine erfolgreiche Therapie – und damit für ein Leben mit mehr Gesundheit und Wohlbefinden.
Quellen:
– Helmholtz Zentrum München, 2024: Senkt Rote-Bete-Saft den Blutdruck bei COPD? Abgerufen bei https://www.lungeninformationsdienst.de/aktuelles/news/artikel/senkt-rote-bete-saft-den-blutdruck-bei-copd am 24.05.2024
– Boehringer Ingelheim, 2024: Nicht-medikamentöse Behandlung – Ihr Einsatz zählt! Abgerufen bei https://patient.boehringer-ingelheim.com/de/copd-aktuell/wie-kann-man-die-copd-behandeln/nicht-medikamentose-behandlung-ihr-einsatz-zahlt?cid=em:nl:11886 am 24.05.2024
– Nationale Versorgungsleitlinien, 2021: Nationale VersorgungsLeitlinie COPD. 2. Auflage, Version 1. Abgerufen bei https://www.leitlinien.de/themen/copd/2-auflage am 24.05.2024
– Techniker Krankenkasse, 2022: Rauchentwöhnung: Nach der letzten Zigarette (2/12). Abgerufen bei https://www.tk.de/techniker/gesundheit-und-medizin/behandlungen-und-medizin/sucht/rauchenentwoehnung-nach-der-letzten-zigarette-2015692?tkcm=ab am 24.05.2024
– Radio Bayern, 2024. So schnell erholt sich Ihr Körper, wenn Sie zu rauchen aufhören. Abgerufen bei https://www.br.de/radio/bayern1/rauchen-ungesund-100.html am 06.12.2024
– Nationale Versorgungsleitlinien, 2021: COPD – Kurzfassung. Abgerufen bei https://register.awmf.org/assets/guidelines/nvl-003k_S3_COPD_2021-09.pdf am 13.12.2024
– Foto: vadimguzhva / istock.com






Ich möchte gerne, da mir empfohlen den Newsletter bestellen. Ich finde leider nicht das Angebot.
Hallo Hans-Walter, hier können Sie sich für den Newsletter anmelden: https://www.leichter-atmen.de/newsletter
Ich habe Gold 3,wenn ich zu Hause mich ruhig verhalten habe ich meistens eine Sauerstoffsättigung über 90, wenn ich mich dann belaste und keinen sauerstoff zuführe geht es auf 80 oder darunter, wie gefährlich ist das für mich?
Bin COPD Patient stufe 3. Leid sehr unter Rückenschmerzen trotzdem ich täglich 3 Metamizol und 2 Tilidin 4mg Retardtabletten nehme.bin 96 Jahre alt.Gibt es eine Erleichterung für mich,