Inhaltsübersicht
- Die Lunge ist ein Wunder – doch sie ist nicht trainierbar
- Die Lunge selbst ist nicht trainierbar
- Die Einatmung – Inspiration
- Die Ausatmung – Exspiration
- Der Unterschied zwischen Atemmuskeltraining und Atemtherapie
- Atemtherapie bei Asthma und COPD
- Atemtraining bei Asthma und COPD
- Mehr Lungenvolumen – mehr Sauerstoff
- Fazit: Atemtherapie und Atemtraining sind wichtig
- Heike Georg
Die Lunge ist ein Wunder – doch sie ist nicht trainierbar
Dazu hilft eine generelle Einführung in unser Wunder-Organ: Die Lunge eines erwachsenen Menschen wiegt im Schnitt 1,3 Kilo; wir haben rund 300 Millionen Lungenbläschen und kommen auf eine Gesamtoberfläche von etwa 100 m2. Es passen etwa sechs Liter Luft hinein und wir nehmen täglich 10.000 bis 20.000 Liter Luft auf. Beeindruckend, oder?
Unsere Atmung ist für weitaus mehr zuständig als die Versorgung mit lebenswichtigem Sauerstoff: Sie kann sehr sensibel auf Stimmungen reagieren – wem ist nicht schon mal in einer spannenden oder gruseligen Filmszene sprichwörtlich „der Atem stillgestanden”? Mithilfe der Atmung können wir uns umgekehrt aber auch entspannen, indem wir bewusst tiefer und ruhiger atmen. Genauso kommen wir „außer Atem”, wenn wir uns körperlich anstrengen.
Die Lunge selbst ist nicht trainierbar
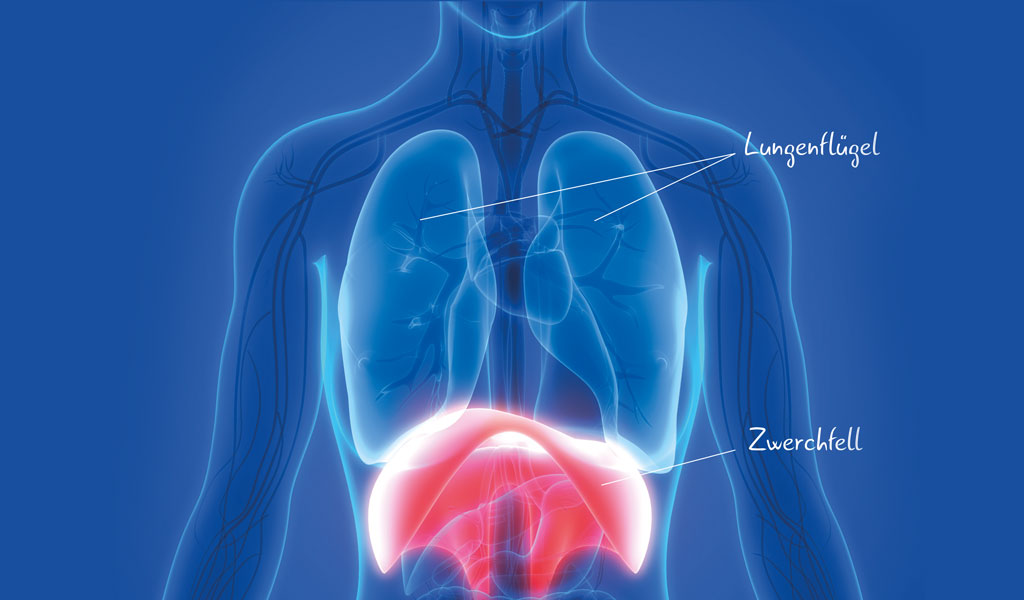
Im Gegensatz zu unserem Herzen hat die Lunge selbst keine Muskulatur. Das bedeutet: Wir können unsere Lunge gar nicht wirklich trainieren. Denn nicht sie ist es, die unsere Ein- und Ausatmung steuert, sondern die Atemmuskulatur. Dazu gehört zum Beispiel unser Zwerchfell, über das die meiste Kraft beim Atmen generiert wird. Rund 90 % unserer Atemkraft kommt über das Zwerchfell, fachsprachlich Diaphragma. Aber wie funktioniert das genau?
Die Einatmung – Inspiration
Die Lunge dehnt sich beim Einatmen aus und das Zwerchfell verschiebt sich nach unten. Durch das Zusammenziehen des Zwerchfells wird der Raum im Oberkörper größer – die Lunge wird aufgespannt. So kann die mit Sauerstoff angereicherte Luft bis in die kleinsten Atemwege und Lungenbläschen vordringen. Durch den Zug der Muskulatur, die auch die Rippen anhebt und senkt – Interkostalmuskulatur genannt – wird bis in den letzten Quadratmillimeter der Lunge hinein ein negativer, also ein Unterdruck generiert.
Die Ausatmung – Exspiration
Die Ausatmung findet dagegen ganz ohne Belastung passiv statt – sie kann aber durch Anspannung der Atemhilfsmuskulatur in Hals, Brust und Bauch verstärkt werden. Besonders deutlich spüren wir die Kraft dieser Muskulatur, wenn wir niesen und die Luft mit rund 165 km/h aus der Nase schießt. Bei der Ausatmung entspannt sich das Zwerchfell – der Raum für die Lunge wird kleiner. Ein positiver Druck entsteht, der die mit Kohlenstoffdioxid angereicherte Luft aus den Alveolen, also den Lungenbläschen, „herausdrückt“. So viel zum Hintergrund. Doch wo liegt nun der Unterschied zwischen Atemmuskeltraining und Atemtherapie?
COPD: Atemtherapie oder Physiotherapie – was hilft?
Atemtherapie, Physiotherapie und Inhalation. Für die Behandlung der COPD stehen den Betroffenen verschiedene Wege offen. Doch was davon hilft mir nun am besten? Weiterlesen
Der Unterschied zwischen Atemmuskeltraining und Atemtherapie
Zusammengefasst unter der Begrifflichkeit der „atemtherapeutischen Maßnahmen“ spricht man von:
- Atemmuskeltraining – wenn die forcierte, also kraftvolle und schnelle Atmung gezielt zur Steigerung von Kraft und Ausdauer eingesetzt wird
- Atem(physio)therapie – wenn die prolongierte, verlängerte Atmung gezielt zur Verringerung der Atemfrequenz eingesetzt wird
Atemtherapie bei Asthma und COPD
Eine physiotherapeutische Atemtherapie verhilft Patient:innen mit chronischen Lungenerkrankungen wie Asthma und COPD zu einem leichteren Atmen. COPD und Asthma sind obstruktive Lungenerkrankungen, das bedeutet, sie führen zu einer Verengung der Atemwege. Doch welche atemphysiotherapeutischen Möglichkeiten bieten sich nun an?
In erster Linie geht es hier darum, die möglichst uneingeschränkte Atmung wiederherzustellen. Dazu gehören unter anderem folgende Maßnahmen:
- Atemtechniken, die die Atemnot lindern, beispielsweise die Lippenbremse oder der Kutschersitz
- Hustentechniken, die dabei helfen, effektiv abzuhusten und festsitzendes Sekret nach oben zu befördern
- Atementspannungstechniken, die das Atembewusstsein entwickeln und Stress abbauen
- Dehnübungen, die die Beweglichkeit verbessern – insbesondere die des Brustkorbs
- Die Anwendung von Atemtherapiegeräten, die die Atemwege weiten und möglichst auch von Schleim befreien (durch Oszillationen, also Vibrationsschwingungen)
Atemtraining bei Asthma und COPD
Ergänzend zur Kräftigung der Muskulatur sorgt es dafür, den Atemrhythmus zu verbessern und besser zu kontrollieren. Atemwegserkrankungen als auch Operationen oder Stress führen dazu, dass viele Patient:innen zu kurz ein- und wieder ausatmen. Die Folge: eine unzureichende Belüftung der Lunge. Das Training der Atemmuskulatur hilft. Dabei geht es darum, den Atemzyklus zu verlängern und die Atemfrequenz zu reduzieren. Die Ausatmung – im Fachjargon Exspiration genannt – sollte möglichst doppelt so lange dauern wie die Einatmung – auch als Inspiration bezeichnet. So kann genügend CO2 abgeatmet werden. Während Menschen mit Erkrankungen häufig über 20 Mal in der Minute ein- und wieder ausatmen, kommt ein gesunder, in Ruhe atmender Erwachsener oft nur auf 10 bis 12 Atemzyklen, was die Atemfrequenz auch zu einem wichtigen Risikomarker macht, um den allgemeinen Gesundheitszustand eines Menschen zu beurteilen. In einer Studie hat man beispielsweise herausgefunden, dass das GOLD-Stadium von COPD-Patient:innen keine großen Auswirkungen auf deren Atemfrequenz hatte – wohl aber, ob diese rauchten oder nicht. Konkret atmeten Raucher:innen fast 21 Mal pro Minute ein und aus, während die nicht rauchenden Studienteilnehmer:innen gerade mal auf gute 17 Atemzüge pro Minute kamen. Bei den Raucher:innen wurden zudem deutlich häufiger pfeifende Atemgeräusche wahrgenommen, was im Gesamtbild dafür spricht, dass die Atemwege bei rauchenden COPD-Patient:innen mehr Anstrengung leisten müssen, um einem Sauerstoffmangel entgegenzuwirken. Das Ziel der Atemtherapie ist es daher, verlängernde Atemmanöver durchzuführen und die Atemzüge pro Minute zu reduzieren. Vergleichbar mit Ausdauertraining, das zum Ziel hat, unseren Herzschlag pro Minute zu reduzieren.
Die wichtigste Regel für Lungen-Patient:innen aller Art ist: Hauptsache, aktiv bleiben. Wer an einer chronischen Lungenerkrankung leidet, läuft Gefahr, durch Atemnot, Husten und eingeschränkte Belastbarkeit in eine Abwärtsspirale der Inaktivität zu geraten. Doch das verschlimmert die Probleme immer weiter – es kommt langfristig zum Muskelabbau und die Kondition leidet. Doch was bietet sich hier an?
Neben Lungensport ist auch Krafttraining eine sichere und effektive Methode gegen muskuläre Dysfunktionen und ein wichtiger Baustein der therapeutischen Maßnahmen. Insbesondere die COPD führt häufig zu einem Paket an Begleiterkrankungen. Regelmäßig durchgeführtes Krafttraining hat einen positiven Einfluss auf die Knochendichte, Blutfettwerte und den Blutdruck im Ruhezustand. Ebenso gibt es günstige Nebeneffekte für den Zuckerstoffwechsel bei Diabetespatient:innen – und auch Rückenschmerzen können dadurch gemindert werden. Grundsätzlich empfiehlt es sich aber, nur nach ärztlicher Rücksprache mit neuen sportlichen Einheiten durchzustarten.
Mehr Lungenvolumen – mehr Sauerstoff
Bei vielen Erkrankungen ist es entscheidend, neben der zeitlichen Dauer des O2/CO2-Austausches auch die Größe des Lungenvolumens zu betrachten. Ist die Zugkraft des Zwerchfells beispielsweise durch Operationen reduziert, kann während der Einatmung nur ein Bruchteil der notwendigen Sauerstoffmenge aufgenommen werden. Erfreulicherweise gibt es hier einen Weg, um dem Zwerchfell mit etwas “Krafttraining” unter die Arme zu greifen: das forcierte Atemmanöver. Klingt kompliziert? Ist es nicht! Den meisten Patient:innen ist bereits vom regelmäßigen Lungenfunktionstest bekannt, wie das aussehen kann. Denn hier baut das Testgerät plötzlich einen Widerstand auf, gegen den es weiterzuatmen gilt – und danach soll man so viel Luft ausatmen, wie man nur kann. Solche Techniken sind nicht nur gute Indikatoren für die Lungengesundheit. Sie können auch als Training für Zwerchfell und Co. genutzt werden.
Ganz anders sieht es dagegen aus, wenn man plötzlich von Atemnot geplagt wird: Jetzt wäre es fatal, das gestresste System zusätzlich noch durch eine schnellere Atmung zu belasten. In diesem Fall sollte dafür gesorgt werden, dass die Atemwege lange offenbleiben – also die Atmung verlängert oder verlangsamt wird, um den Gasaustausch zu verbessern.
Was tun bei Atemnot durch Asthma?
Sei es der alljährliche Pollenflug, ein starkes Parfüm oder der Sprint zum Zug: Asthmatiker:innen können schnell in Atemnot geraten. Umso besser, dass es bewährte Techniken und Hilfsmittel gibt, die im Notfall der Atmung “freie Bahn” verschaffen. Weiterlesen
Fazit: Atemtherapie und Atemtraining sind wichtig
Es wird deutlich: Die Unterstützung der Atmung und somit Lungenfunktion kann ganz unterschiedliche Formen annehmen und individuelle Ziele verfolgen. Beides – Atemtraining über die Einatmung und Atemtherapie über die Ausatmung – ist wichtig. Wenn auch im Alltag nicht immer genau zwischen Therapie und Training unterschieden wird, möchten wir es in diesem Satz zusammenfassen: Die Atemwege brauchen Weite und die Atemmuskulatur Kraft. Beides ist wichtig. Wenn es dann noch möglich ist, die Atemzüge zu verlangsamen und die Ausatmung zu verlängern, dann läuft es richtig gut.
Die Atmung ist ein zentraler Baustein für unser körperliches und geistiges Wohlbefinden. Es ist daher sinnvoll, dass wir uns mit ihr auseinandersetzen – unabhängig davon, ob man an einer Lungenerkrankung leidet oder nicht. Es gibt viele unterschiedliche Ansätze und wir Menschen sind individuell. Wer diese Möglichkeiten kennenlernt und für sich ausprobiert, findet heraus, was guttut – und was nicht. Das ist ein hilfreicher Weg zu einer besseren Gesundheit für jeden von uns und zu einem Leben in Wohlbefinden, für das unsere Atmung ein zentraler Baustein ist.
Quellen:
– WidO, Gesundheitsatlas Deutschland, COPD, Mai 2021 & Gesundheitsatlas Deutschland, Asthma, Oktober 2020 (https://www.gesundheitsatlas-deutschland.de/)
– Healthcare Marketing 12/2021, Seite 45
– Unsere Lunge: Anatomie, Aufbau & die Physiologie der Atmung verstehen – Doktor Weigel (https://youtu.be/MoMgfD1oYYo)
– Schudt, F. et al. (2019). Die nächtliche Atemfrequenz bei COPD-Patienten unterschiedlicher GOLD-Schweregrade mit/ohne Nikotinkonsum: Berechnet mittels Atemgeräuschanalyse. Pneumologie, 73(08), 465-469.
– Foto: Magic mine / Shutterstock.com










Hallo Jürgen, 2004 wurde vom LUFA bei mir COPD 2 bis 3. festgestellt. Mein Lungenarzt hat auch nicht gerne Hilfsmittel verschrieben. Er meinte immer er hätte viele arme Menschen da könnte ich mir einen Pariboy doch bestimmt selbst bezahlen. Als ich vor ca. 2 Jahren wieder mal beim Hausarzt war, fragte ich ihn nach Atemtherapie. Da ich zwischenzeitlich COPD IV habe sagte er, das könne er mir ein Leben lang verschreiben. So hole ich mir nun immer ein Rezept für 15 Anwendungen ab. Beim Physiotherapeut bekomme ich abwechselnd Massage, Dehnungsübungen und Sportgeräte z.B. Laufband, Terraband, Fahrrad usw. Ich muss ein Eingenanteil von ca. 50 Euro für die 15 Anwendungen zahlen.
Mein Mann ist 80 und geht seit 10 Jahren zum Kieser. Ich habe mich dann vor 2 Jahren entschlossen auch hin zu gehen. Das Krafttrainng (im Rahmen der COPD wie ich kann) tu mir gut. Dort trainiere ich meine Beinkraft, Muskeln usw. Wenn es mich an einem Tag sehr anstrengt, höre ich halt früher auf. Nebenbei bemerkt: ich habe seit Sommer 2023 Sauerstoff. Ich wünsche dir alles Gute und suche dir eventuell einen anderen Arzt. Liebe Grüße Christel
Guten Tag,
vielen Dank für Ihre offenen Worte.
Da ich die maßgebliche Verfasserin des Beitrags bin, möchte ich mich gerne direkt an Sie wenden. Wir können keine Kraft schicken, doch versuchen hilfreiche Informationen in vielfältiger Art und Weise zu geben und hoffen so, damit Unterstützung zu bieten.
Für die Ärzte ist das Thema Budget relevant, da auch sie in enge Korsetts geschnürt werden. Was manchmal nicht bekannt ist: Hilfsmittel belasten das Praxisbudget nicht und die können für Atemtherapie und Atemtraining können bei chronischen Atemwegserkrankungen verordnet werden. Die Informationen finden Sie in dieser Unterlage: https://cegla.de/files/downloads/flyer/9031_Rezeptvorlagen.pdf
Ob und wie hoch ein Eigenanteil ausfällt, das ist ja nach Krankenkasse und persönlicher Situation individuell. Anleitungsvideos zur Anwendung stellen wir auf unseren digitalen Kanälen zur Verfügung. Sollten Sie etwas spezielles suchen, bitte immer gerne fragen.
Vielleicht können wir Ihnen so ein kleines Stückchen weiterhelfen und wünschen von Herzen alles Gute. Heike vom Team LEICHTER ATMEN
Hallo Heike und hallo an Alle,
die von ihrem Arzt Medikamente oder Behandlungen verweigert bekommen, mit dem Grund der Budgetüberschreitung.
Ich hatte bis Frühjahr 2024 COPD IV Gold mit, zum Schluß, einem FEV1 von < 13%.
Als ich 2014 die Diagnose COPD bekam hat mich meine Schwester (MTA mit über 30 Jahren Berufserfahrung) sofort informiert ich solle mich, nicht von welchem Arzt auch immer mit dem Grund der Budgetüberschreitung abwimmeln lassen.
Das Budget würde nicht für chronisch Kranke gelten, das wußte sie, da sie die monatlichen Abrechnungen mit den Krankenkassen für die Praxis erledigen würde.
Ich habe in den 10 Jahren in denen ich COPD hatte, nicht einmal eine Therapie (Lungenphysio), Medikament oder Hilfsmittel (Wannenlifter, RC-Cornet u.a.), von der KK, verweigert bekommen.
Im folgenden Absatz wird das ganze erläutert mit Quellenangabe
Wie Ärzte/-innen Honorarverluste bei chronisch Kranken vermeiden
Die Chronikerregelung
Die Chronikerpauschale ist eine extrabudgetäre Leistung. Das bedeutet, dass die Pauschale zusätzlich zum Kassenärztlichen Budget gezahlt wird. Somit hat es keine Auswirkungen auf das Budget der behandelnden Ärzte/-innen hat. Die Chronikerpauschale soll sicherstellen, dass Ärzte/-innen angemessen vergütet werden, wenn sie Patienten/-innen mit chronischen Erkrankungen behandeln, die eine regelmäßige und intensive Betreuung erfordern.
Sie kann über die Gebührenpositionen 03220 bis 03222 abgerechnet werden. Die Höhe der Pauschale hängt von verschiedenen Faktoren ab, wie z.B. dem Schweregrad der Erkrankung und dem Alter der behandelten Person.
Ärzte/-innen können die Chronikerpauschale für Patienten/-innen mit chronischen Erkrankungen wie Diabetes mellitus, KHK oder Asthma beantragen. Voraussetzung ist:
das Vorliegen mindestens einer lang andauernden, lebensverändernden Erkrankung
die Notwendigkeit einer kontinuierlichen ärztlichen Behandlung und Betreuung. Diese ist gegeben, wenn in den letzten vier Quartalen zumindest bei drei ein Arzt-Patienten-Kontakt stattgefunden hat. Mindestens zwei dieser müssen persönlich geführt worden sein, ein Kontakt kann online oder per Telefon stattgefunden haben.
Quelle: https://www.praktischarzt.de/magazin/honorarverluste-chronisch-kranke/
Bei mir ist die Lungentransplantation jetzt ein Jahr her und ich habe keine COPD mehr.
Ich hoffe das ich mit der Info zu etwas Klarheit beitragen kann.
Mit freundlichen Grüßen
Jürgen
Ja alles schön , ich habe copd 3 Ich habe große Probleme mit dem atmen, denn mein Brustkorb und Rücken ist total verspannt ,Ich habe auch mächtige Schmerzen. Leider bekommt man sehr schwer Atemterapie verschrieben.Als ob die Ärzte es aus ihrer Tasche bezahlen müssten .Dazu noch meine erhöhten Blutdruckwerte. Aber das bekommt kein Arzt in Griff. Die Werte sind erschreckend, Schlafstörungen ständig und Kopfschmerzen .Man hätte nie den damaligen Corona Impfungen zustimmen sollen. All das hatte ich vorher nicht .Vor Corona hatte ich morbus crohm , Schilddrüsenop und copd ,aber keine PROBLEME. Da bin ich Strecken gelaufen , mir fehlte keine Luft und ich hatte keine Schmerzen Kopfschmerzen und Blutdruckprobleme nie gehabt, weder Zahnschmerzen noch Gliederschmerzen oder Ohrenschmerzen. Jetzt habe ich alles und schon 5mal Corona wo ich im kh lag .Ich habe einfach keine Kraft in meine Gelenke. Nimm anstatt zu immer mehr ab .Von 54 kg auf 39kg jetzt habe ich 43kg
Ich brauche Kraft ,aber Rezepte dafür zu bekommen ? Hauptsache die Krankenkassen Chipkarte ist registriert. So ist das !
Nun wissen alles .Ich habe meinen Beruf geliebt ,aber wie jetzt das Gesundheitswesen arbeitet, kann man in Worten nicht beschreiben. Es ist grauenvoll .